Dijabetes kod djece - simptomi i liječenje
Osnovno obilježje dijabetesa u dječjoj i adolescentnoj dobi (tip 1) je apsolutni nedostatak inzulina, koji je obično uvjetovan autoimunim razaranjem beta-stanica gušterače koje luče inzulin
Cijeli poremećaj rezultira povišenom razinom glukoze u krvi, kao i postupnim razvojem komplikacija osnovne bolesti.
Dijabetes tip 1 i 2 - razlike
Dijabetes mellitus tip 1
Može se razviti u bilo kojoj životnoj dobi, premda se najčešće javlja u prva tri desetljeća života. Srećom, u samo 10 posto oboljelih bolest se javlja već u ranoj mladosti i ovisna je o inzulinskoj terapiji.
Osnovno obilježje dijabetesa tipa 1 je apsolutni nedostatak inzulina, koji je u dječjoj i adolescentnoj dobi obično uvjetovan autoimunim razaranjem beta-stanica gušterače. To znači da tijelo pomoću imunosnog sustava uništava vlastite beta-stanice gušterače koje proizvode inzulin.
Smatra se da se autoimuni proces pokreće u organizmu s genetskom predispozicijom pod utjecajem nedovoljno definiranih čimbenika iz okoline.
Rizik za pojavu dijabetesa tipa 1:
- kod jednojajčanih blizanaca - 36 posto
- za brata ili sestru oboljelog od tipa 1 dijabetesa - četiri posto u dobi od 20 godina (rizik u općoj populaciji iznosi 0,5 posto)
- u djece čiji je otac dijabetičar - između 3,6 i 8,5 posto
- u djece čija je majka dijabetičarka - od 1,3 do 3,6 posto.
Najvažniji okolišni čimbenici za koje se smatra da posreduju u autoimunom oštećenju beta stanica gušterače su enterovirusi i antigeni kravljeg mlijeka. Enterovirusi mogu izravno uništiti beta stanice gušterače, a mogu i inicirati autoimunu reakciju ili lokalnu upalnu reakciju s povećanom koncentracijom slobodnih radikala koji uništavaju beta stanice.
Uz njih, spominju se manjak vitamina D i cjepiva.
Hipoteza molekularne mimikrije govori da postoje okolišni antigeni koji su slični antigenima beta stanica gušterače, te se u njihovoj prisutnosti javlja reakcija imunog sustava na vlastite antigene, uz određeni HLA tip.
Prema akceleratorskoj hipotezi, otpornost na inzulin, koja se javlja kod osoba s prekomjernom tjelesnom težinom, može ubrzati proces autoimunog razaranja. U prilog tome govori činjenica da usporedo s povećanjem pretilosti u populaciji raste učestalost šećerne bolesti tipa 2, ali i tipa 1.
Dijabetes mellitus tip 2
Nekad je bio isključivo bolest odraslih, ali uz epidemiju pretilosti, koja zahvaća sve dobne skupine, susreće se i u djece.
Nastaje zbog otpornosti tkiva na djelovanje inzulina i relativnog nedostatka inzulina.
Smatra se da, uz prekomjernu težinu, u nastanku šećerne bolesti tipa 2 važnu ulogu ima i genetska sklonost.
Budući da je u Hrvatskoj šećerna bolest tip 1 najčešći oblik dijabetesa u djece i mladih, u nastavku slijedi detaljniji osvrt upravo na taj tip bolesti.
Stupnjevi razvoja dijabetesa u djece i simptomi
Pretklinički dijabetes - bez jasno vidljivih simptoma
Ovaj stupanj razvoja postoji mjesecima ili godinama prije klinički manifestnog dijabetesa, a karakteriziran je pojavom antitijela na pojedine dijelove beta-stanice gušterače.
Pojava antitijela može biti prolazna, s tim da povišena vrijednost samo jednog antitijela ima malu prognostičku vrijednost.
Čimbenici okoliša za koje se smatra da su okidači nastanka tipa 1 šećerne bolesti su virusi (kongenitalna rubeola, enterovirusi), bjelančevine kravljeg mlijeka i niska koncentracija vitamina D.

*prilagođeno prema: Eisenbarth GS. Type 1 diabetes mellitus: a chronic autoimmune disease. N Engl J Med 1986;314:360-368. (27)
Manifestni dijabetes - jasno izraženi simptomi
Dijabetes tip 1 obično se manifestira relativno naglo (unutar nekoliko tjedana, obično dva do šest) i s jasnim smetnjama.
Da bi bolest postala manifestna, treba biti uništeno oko 90 posto beta-stanica gušterače, a tada slijede znatan pad vrijednosti inzulina i sve posljedične kliničke i biokemijske promjene.
Bez inzulina šećer iz hrane ne može ući u stanice i pretvoriti se u energiju, nego se gomila u krvi, a potom i u mokraći kojom se gubi iz organizma.
Dijete mokri sve češće i obilnije (poliurija), a zbog gubitka tekućine pojačano žeđa i pije (polidipsija).
Budući da se šećer u organizmu ne može iskoristiti, unatoč uobičajenom, a katkad i pojačanom unosu hrane, tijelo mršavi.
Prezentacija bolesti može uključivati i noćno mokrenje u djeteta koje je već steklo higijenske navike (što se može zamijeniti infekcijom mokraćnog sustava), vaginalnu kandidijazu (osobito u djevojčica u pretpubertetu), povraćanje (može se zamijeniti s akutnim crijevnim poremećajem), kronični gubitak težine ili sporo napredovanje na težini, iritabilnost ili, pak, ponavljajuće kožne infekcije.
Ne prepozna li se bolest u ovoj fazi, može se razviti težak metabolički poremećaj, poznat pod nazivom dijabetička ketoacidoza, a obilježavaju ga loše opće stanje, gubitak snage, teška dehidracija, učestalo povraćanje, kontinuirano pojačano mokrenje unatoč dehidraciji, zadah na aceton, crveni obrazi, bolovi u trbuhu, ubrzano i duboko disanje, šok (ubrzan puls, cijanoza, snižen krvni tlak), poremećaj svijesti (sve do kome).
Dijabetička ketoacidoza, odnosno njezini simptomi, može se zamijeniti s drugim kliničkim entitetima:
- hiperventilacija se može zamijeniti s upalom pluća ili astmom
- bolovi u trbuhu mogu imitirati "akutni" abdomen, zbog čega dijete biva upućeno dječjem kirurgu
- često i obilno mokrenje i noćno mokrenje može se zamijeniti s infekcijom mokraćnih putova
- pojačano žeđanje i unos tekućine može se interpretirati kao psihogeno
- povraćanje se može interpretirati kao akutni gastroenteritis.
Zbog apsolutnog manjka inzulina, dijete sa šećernom bolešću tipa 1 mora se liječiti davanjem egzogenog inzulina (primjena izvana). Cilj je njegove primjene ne samo preživljavanje, nego postizanje što bolje regulacije razine glukoze u krvi.
U prvim danima postavljanja dijagnoze potreba za inzulinom je velika, pa se primjenjuje intravenski ili potkožno (supkutano) u dozi od oko jedne jedinice po kilogramu tjelesne težine na dan.
Remisija - privremeno smirenje bolesti
Faza remisije obično slijedi dva do tri mjeseca nakon postavljanja dijagnoze i uvođenja inzulinske terapije. Prolazi je oko 90 posto novootkrivenih bolesnika.
U tom razdoblju doza inzulina smanjuje se na ispod 50 posto početne, a kod neke djece zadovoljavajuća razina šećera u krvi može se postići samo reguliranom prehranom.
Tijekom remisije vrijednosti glukoze su stabilne, unatoč fluktuacijama u prehrani i tjelesnoj aktivnosti.
Ovo je prolazna faza koja obično traje nekoliko tjedana do nekoliko mjeseci, obično do godine dana.
Faza intenziviranja
Slijedi nakon faze remisije, a karakterizira je ponovni postupni porast potrebe za inzulinom. U predpubertetu uobičajena je doza od oko 0,6 do 0,7, a tijekom puberteta doza je nerijetko veća od jedne jedinice po kilogramu na dan.
S prelaskom u odraslu dob, količina inzulina obično se smanjuje za jednu trećinu do jednu polovicu one koja je bila nužna u vrijeme maksimalna rasta i razvoja.
Kronična faza - doživotna ovisnost o izvana unesenom inzulinu
Napredovanje bolesti od remisije do kronične faze obično je postupna. Kako funkcija beta-stanica gušterače sve više slabi, tako se povećava potreba za inzulinom.
Bolesti koje se eventualno jave u međuvremenu (npr. infekcije) mogu ubrzati prestanak remisije i prelazak bolesti u kroničnu fazu.
Nadomjesna inzulinska terapija je doživotni i jedini način liječenja tipa 1 šećerne bolesti.
PRIDRUŽENE BOLESTI
Šećerna bolest tipa 1 nerijetko je udružena s drugim autoimunim bolestima, najčešće autoimunim tiroiditisom (autoimuna upalna bolest štitnjače) i celijakijom.
Prema različitim istraživanjima, postotak oboljelih od celijakije među djecom oboljelom od dijabetesa tipa 1 kreće se od jedan do 16 posto, što je znatno više negoli u općoj populaciji, u kojoj obolijeva 0,3 do jedan posto.
Celijakija nastaje imuno posredovanim oštećenjem sluznice tankog crijeva nakon unošenja hrane koja sadrži gluten, koji se nalazi u pšenici, raži, ječmu i zobi.
Saznajte više o celijakiji - uzroci, podjela, simptomi i liječenje.
Dijagnostika dijabetesa u djece
Uz prisutnost simptoma, dovoljno je izmjeriti povišenu razinu šećera u krvi (vrijednost natašte ≥7, a u slučajnom uzorku ≥11.1 mmol/L).
U mokraći je prisutna glukoza (glukozurija) sa ili bez ketona (ketonurija).
U konačnici, definitivnu potvrdu da je riječ o tipu 1 šećerne bolesti dat će prisutnost protutijela koja su biljezi autoimunog procesa (inzulinska, GAD, IA-2 protutijela, ICA).

Prihvaćanje dijagnoze
Uslijedit će boravak u bolnici, a nakon što se smire nevjerica, šok, ljutnja i tuga, započet će proces edukacije.
Nužno je da dijete (ovisno o dobi) i njegovi roditelji dobiju sve potrebne informacije i steknu praktična znanja koja će im omogućiti da se vrate kući i nastave uspješno živjeti s dijabetesom.
U procesu edukacije nužan je timski rad, a presudno je međusobno povjerenje djeteta, njegovih roditelja i medicinskog osoblja.
Važno je znati da nije svaka promjena nužno loša, te da dijabetes nije ograničenje u bilo kojem važnom segmentu djetetova života.

Liječenje dijabetesa u dječjoj dobi
Ciljevi liječenja šećerne bolesti su postići da se dijete osjeća dobro uz što manje oscilacija razine šećera u krvi, da normalno raste i razvija se, školuje se i živi poput svojih vršnjaka.
Istodobno, kontrola bolesti koju postižemo liječenjem mora biti zadovoljavajuća, čime se preveniraju, odnosno odgađaju kronične komplikacije dijabetesa.
Tradicionalno, terapijski pristup uključuje primjenu inzulina uz reguliranu prehranu, a tjelesna aktivnost općenito se smatra poželjnom i korisnom u postizanju dobre regulacije glikemije, te važnom u održavanju prikladne tjelesne težine.
Svakako ne treba zanemariti niti značenje ljubavi, pozitivna emotivnog ozračja i podrške obitelji, kao ni važnost informiranosti o dijabetesu i motivacije za postizanjem što bolje kontrole bolesti.
Inzulin
Inzulin spada u skupinu tvari koje sudjeluju u metaboličkim procesima, a nazivaju se hormonima. Po kemijskom sastavu to je bjelančevina i sastoji se od aminokiselina.
U tipu 1 šećerne bolesti postoji manjak inzulina u tijelu oboljelog, zbog čega ga je potrebno nadomjestiti. Inzulin koji se danas koristi u liječenju dijabetesa identičan je ljudskom inzulinu (humani inzulin), ili su malim strukturnim promjenama dobiveni inzulini bržeg i stabilnijeg učinka (inzulinski analozi).
Inzulinski pripravci razlikuju se prema vremenu početka djelovanja, vremenu postizanja najjačeg učinka te duljini djelovanja.
Primjenjuju se potkožno, odgovarajućim injektorom (penkala) u više dnevnih doza ili putem kontinuirane potkožne inzulinske infuzije (inzulinske pumpe).
Inzulinskom terapijom pokušava se oponašati prirodno lučenje inzulina koje je bazalno nisko uz male oscilacije koncentracije inzulina u krvi, a uz obrok naglo poraste u kratkom razdoblju.
Za bazalne potrebe daje se inzulin produljenog djelovanja, u pravilu u jednoj ili dvije dnevne doze, dok se inzulin kratkog djelovanja primjenjuje uoči obroka.
Na sličan način funkcionira i kontinuirana potkožna infuzija inzulina, pri čemu se brzina infuzije povećava uz obroke.
Za dobru regulaciju šećera u krvi nužno je da doze inzulina budu usklađene s količinom ugljikohidrata u pojedinom obroku, te prilagođene razini izmjerenog šećera u krvi.
Zasad najbolja metoda liječenja osoba s tipom 1 šećerne bolesti je inzulinska pumpa. To je oblik liječenja koji najbolje oponaša prirodno lučenje gušterače u usporedbi s terapijom penovima ili špricama. Ovaj vid liječenja imitira fiziološko djelovanje inzulina i osigurava trajan dotok inzulina uz mogućnost promjene dotoka ovisno o potrebama tijekom dana te isporučuje boluse prije svakog obroka. Na taj se način najbolje može prebroditi smanjena potreba za inzulinom u prvom dijelu noći, te porast potrebe uoči jutra. Takvom isporukom inzulina može se mijenjati broj obroka dnevno, a količina inzulina prilagodit će se uzetoj količini ugljikohidrata.
Terapiju inzulinskom pumpom moguće je provoditi u svim dobnim skupinama, počevši od dojenačke dobi. U mlađe djece brigu o provođenju terapije i njezinoj prilagodbi u potpunosti preuzimaju roditelji. U starije djece i adolescenata terapiju provodi sam bolesnik, ali roditelji su ti koji moraju pružiti trajni nadzor i podršku.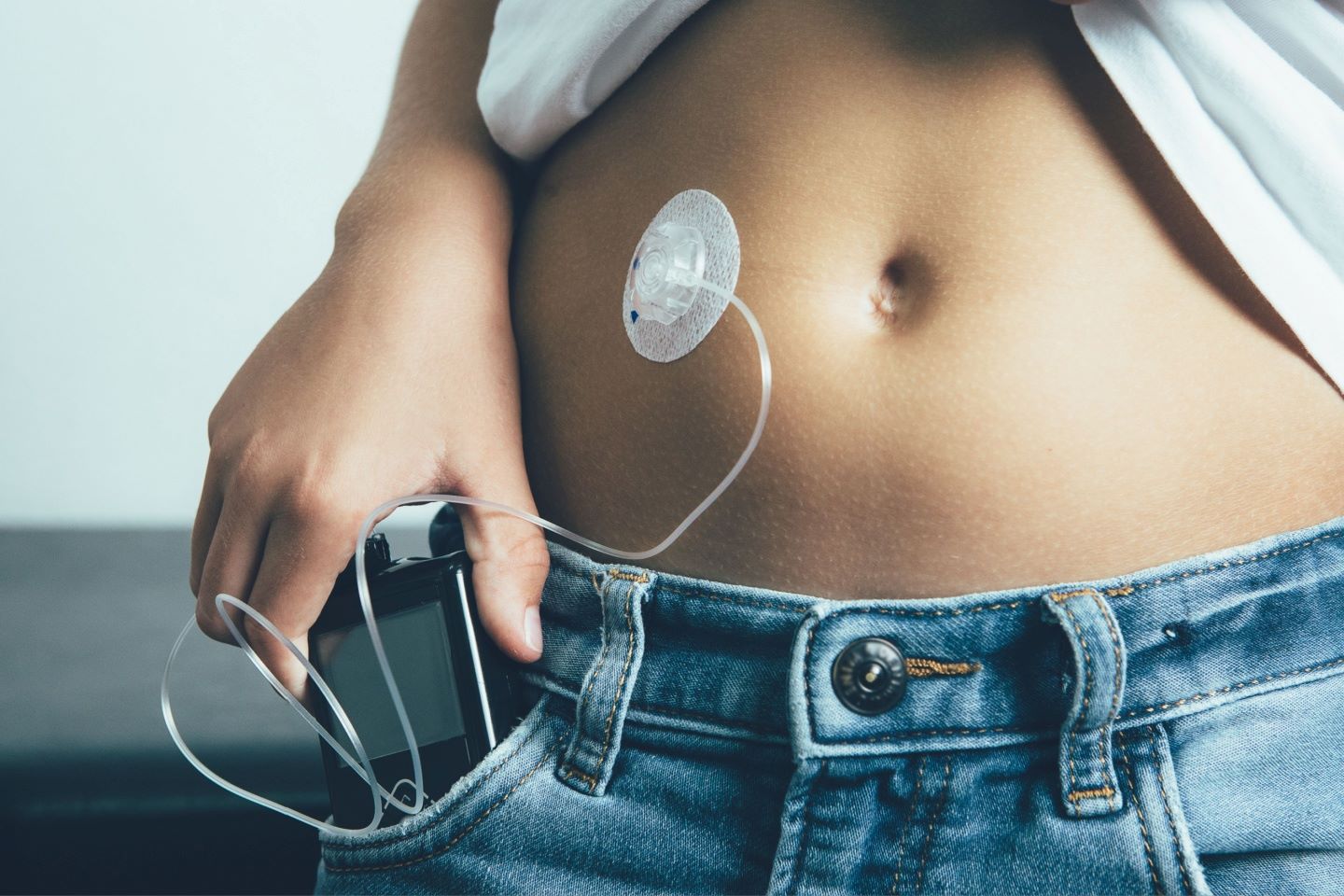
Regulirana i uravnotežena prehrana
Sva djeca trebaju unositi dovoljno kalorija, bjelančevina, vitamina i minerala kako bi normalno rasla i razvijala se, bez obzira na to imaju li dijabetes ili ne.
Prehrana djece oboljele od šećerne bolesti mora ujedno omogućiti da razina glukoze u krvi i glikoziliranog hemoglobin bude unutar ciljanih vrijednosti, uz izbjegavanje hipoglikemija, osigurati poželjne koncentracije masnoća u krvi, prevenirati akutne i kronične komplikacije šećerne bolesti i omogućiti povoljno zdravstveno stanje.
Stoga prehrana djeteta s dijabetesom nije nikakva dijeta. To je zdrava i raznovrsna prehrana koja uključuje osnovne skupine namirnica: ugljikohidrate iz škroba (žitarice, tjesteninu, krumpir), voće, povrće, mlijeko i mliječne proizvode, meso i ribu te masnoće.
- Ugljikohidrati - 50 do 60 posto (od toga do 10 posto saharoze). Ugljikohidrati bi trebali biti iz cjelovitih žitarica, leguminoza, voća i povrća, te obranog mlijeka i jogurta. Navedena hrana, među ostalim, sadrži vlakna koja djeluju na sniženje lipida u krvi i pomažu u pravilnu radu crijeva.
- Bjelančevine - 15 do 20 posto. Najbolji izvor bjelančevina su riba, bijelo meso peradi, kunić, leguminoze, nemasno crveno meso te mlijeko i mliječni proizvodi sa smanjenom masnoćom. Preporučena količina bjelančevina bila bi oko 2g/kg/dan u ranom djetinjstvu, odnosno 1g/kg za adolescente.
- Masti - 25 do 30 posto (od toga manje od 10 posto zasićenih i transmasnih kiselina, manje od 10 posto polinezasićenih i više od 10 posto mononezasićenih, te 0,15 mg omega-3 masnih kiselina). Poželjne masnoće su one iz maslinova, sezamova i repičina ulja te orašastog voća (mononezasićene masnoće), zatim iz kukuruznog, suncokretovog i sojinog ulja, kao i plave ribe (polinezasićene masnoće).
Svakodnevno se preporučuje uzimati povrće za ručak i večeru, te dvije do tri porcije voća, bilo uz obrok kao desert ili za međuobrok. Uz takav režim prehrane nema potrebe za dodatnim unosom vitamina, minerala ili antioksidansa.
Preporučuje se unositi do 6 g soli dnevno i ne dosoljavati hranu.
Općenito, iz svakodnevne prehrane treba izostaviti koncentrirane ugljikohidrate (primjerice med, pekmez, slatkiše) te ograničiti unos masnoća životinjskog podrijetla.
Ne preporučuje se konzumacija alkohola jer može potisnuti glukoneogenezu (metabolički proces proizvodnje glukoze iz supstrata koji po sastavu nisu ugljikohidrati) i uzrokovati hipoglikemiju (čak 10 do 12 sati nakon konzumiranja, ovisno o količini popijenog alkohola). Ako se alkohol ipak konzumira, potrebno je uzeti obrok s ugljikohidratima prije, a nekad i poslije pijenja.
Važno je jesti redovito. Djeca na konvencionalnoj inzulinskoj terapiji (primjena inzulina brzog i produljenog djelovanja dva puta dnevno) moraju jesti određenu količinu hrane u točno određeno vrijeme - tri glavna obroka uz dva međuobroka i obrok uoči spavanja. Takav način prehrane nužan je jer unosom određene količine ugljikohidrata u određeno vrijeme pokrivaju se pikovi djelovanja pojedenih inzulina i time sprječava hipoglikemija.
U najvećoj mogućoj mjeri potrebno je uskladiti prehranu cijele obitelji s prehranom djeteta, kako se ne bi osjećalo izdvojenim iz sredine.
U slučaju hipoglikemije (preniska razina glukoze u krvi, <4 mmol/L) djeci se savjetuje da uzmu jednostavne ugljikohidrate, kao što su glukozne tablete ili napitak sa šećerom (voćni sok, Coca-Cola) koji će brzo podići razinu glukoze u krvi.
Tjelesna aktivnost
Kod djece treba poticati tjelesnu aktivnost jer ona pridonosi fizičkom i psihičkom zdravlju.
Tjelovježba povoljno djeluje na srčanožilni sustav i pomaže pri održavanju poželjne tjelesne težine.
Tijekom aktivnosti mišići koriste glukozu iz krvotoka kao energiju, što pomaže tijelu da bolje iskoristi inzulin. Na taj će način planirana i svakodnevna aktivnost pomoći u kontroli dijabetesa.
Uvijek treba voditi računa o duljini i intenzitetu aktivnosti te po potrebi smanjiti dozu inzulina ili dodati ugljikohidrate kako bi se spriječila hipoglikemija.
Dijete s dijabetesom može sudjelovati u svim aktivnostima u kojima sudjeluju i njegovi vršnjaci. Jedino se ne preporučuju sportovi kao što su padobranstvo, automobilizam i ronjenje.
Samokontrola - aktivan stav prema dijabetesu
Skup postupaka kojima se dobiva uvid u stanje bolesti naziva se samokontrola, podrazumijeva aktivan stav prema dijabetesu i poduzimanje mjera s ciljem postizanja što uspješnije kontrole bolesti.
Mjerenje razine šećera u krvi provodi se uz pomoć glukometara, nekoliko puta tijekom dana.
Određivanje koncentracije glukoze u mokraći upućuje na kretanje glukoze u krvi u razdoblju od zadnjeg mokrenja.
U mokraći se određuje i prisutnost ketona koji mogu upozoriti na prethodnu hipoglikemiju ili razvoj ketoacidoze.
Danas postoje i glukometri koji detektiraju ketone u krvi, što je osobito značajno u stanjima hiperglikemije kod male djece koja još mokre u pelenu.
Redovita samokontrola važna je ne samo kratkoročno radi donošenja odluka vezanih uz primjenu inzulina, uzimanje obroka i tjelesnu aktivnost, nego i dugoročno kako bi se postigla i održala zadovoljavajuća kontrola bolesti i izbjegle kronične komplikacije dijabetesa. Motivirati dijete na samokontrolu nije lak posao, a još je teže naučiti ga i potaknuti da dobiveni rezultat mjerenja upotrijebi za donošenje prikladnih terapijskih odluka.
Razina glikoziliranog hemoglobina (HbA1c) u krvi objektivni je pokazatelj kontrole bolesti jer odražava prosječnu koncentraciju glukoze u krvi tijekom prethodnih osam do 12 tjedana.
Optimalna regulacija glikemije
Uz današnje metode liječenja dijabetesa, nemoguće je uvijek postići idealnu regulaciju glikemije (razine glukoze u krvi).
Odstupanje vrijednosti šećera u krvi u smislu preniske (hipoglikemija) ili previsoke vrijednosti (hiperglikemija) najčešće su odraz nesklada između doze inzulina, unesene hrane i tjelesne aktivnosti.

U dječjoj dobi, osobito ranoj, pribojavamo se teške hipoglikemije zbog mogućeg učinka na kognitivni razvoj djeteta.
Simptome hipoglikemije, koji se obično javljaju uz pad razine šećera u krvi ispod 3.5 mmol/L, nije uvijek moguće prepoznati u malog djeteta. Inicijalni simptomi uključuju znojenje, drhtanje, bljedilo, ubrzan rad srca, glad i slabost. Uz daljnji pad razine šećera u krvi, može doći do glavobolje, promjene ponašanja, poremećaja i gubitka svijesti te konvulzija.
Svaku prepoznatu hipoglikemiju treba liječiti uzimanjem jednostavnih šećera, a u slučaju nemogućnosti gutanja ili gubitka svijesti dijete treba postaviti na bok i primijeniti glukagon.
Za dobru regulaciju šećera u krvi nužno je da doze inzulina budu usklađene s količinom ugljikohidrata u pojedinom obroku, te prilagođene razini izmjerenog šećera u krvi.
Rano otkrivanje kroničnih komplikacija dijabetesa u djece
Klinički evidentne kronične komplikacije dijabetesa rijetke su u dječjoj i adolescentnoj dobi, čemu uvelike pridonose dobra kontrola dijabetesa i redovit probir na komplikacije.
U odnosu na konvencionalnu terapiju, primjena inzulina putem pumpe i intenzivirana inzulinska terapija smanjuju rizik za razvoj kroničnih komplikacija. Ipak, potrebno je pomno pratiti mogući razvoj komplikacija.
Pitanje je kada započeti rano otkrivanje (probir) na komplikacije dijabetesa u djece, koje su preporučene dijagnostičke metode te koji su čimbenici rizika i preporučeni postupci u slučaju razvoja krvožilnih komplikacija.
Retinopatija (adolescentna dob sa sobom nosi povećan rizik za razvoj retinopatije, osobito kod loše reguliranih bolesnika)
- kada početi probir - jednom godišnje nakon 11. godine; 2, 5 i 9 godina nakon otkrivanja dijabetesa
- metode - pregled očne pozadine (oftalmoskopija)
- čimbenici rizika - hiperglikemija, hipertenzija, hiperpipidemija, preuhranjenost
- potencijalne intervencije - poboljšana metabolička kontrola, laserska terapija.
Nefropatija (promjene na krvnim žilama bubrega)
- kada početi probir - jednom godišnje nakon 11. godine; 2, 5 i 9 godina nakon otkrivanja dijabetesa
- metode - albumin/kreatinin u prvoj jutarnjoj mokraći
- čimbenici rizika - hiperglikemija, hipertenzija, hiperlipidemija, pušenje
- potencijalne intervencije - poboljšana metabolička kontrola, primjena ACEI (inhibitori angiotenzin-konvertirajućeg enzima, normaliziranje krvnog tlaka.
Neuropatija (oštećenje živčanih stanica)
- kada početi probir - nije jasno određeno
- metode - anamneza i fizikalni pregled
- čimbenici rizika - hiperglikemija, preuhranjenost
- potencijalne intervencije - poboljšana metabolička kontrola.
Makrovaskularne (kardiovaskularne) bolesti
- kada početi probir - nakon 12. godine
- metode - lipidogram svakih pet godina, krvni tlak na godišnjoj razini
- čimbenici rizika - hiperglikemija, hipertenzija, hiperlipidemija, preuhranjenost, pušenje
- potencijalne intervencije - poboljšana metabolička kontrola, kontrola hipertenzije, statini.
Poseban pristup djetetu s dijabetesom
Uvažavajući dob djeteta, potrebno je približiti mu na jasan i razumljiv način što se od njega očekuje, što je za njega dobro, a što loše.
Važno je odrediti realne ciljeve liječenja, znajući da je u određenim životnim razdobljima vrlo teško postići dobru kontrolu bolesti.
Izuzetno su osjetljivi dojenačka dob i rano djetinjstvo, a posebnu opasnost predstavljaju hipoglikemije.
S druge strane, zahtjevno je, a nerijetko i nerealno, očekivati dobru regulacije glikemije u burnom razdoblju puberteta i adolescencije. Tada treba biti strpljiv i izgrađivati odnos zasnovan na povjerenju, razumijevanju i uvažavanju, nastojeći da bolesnika ne otjeramo žestokim kritikama i agresivnim sugestijama.
Adolescente je također potrebno poučavati o štetnosti pušenja, nepovoljnom utjecaju alkohola, savjetovati ih u vezi s održavanjem željene tjelesne težine ili načinom na koji se težina može smanjiti bez pogoršanja regulacije bolesti.
Život djeteta s dijabetesom je zahtjevan i nije mu uvijek lako zadovoljiti očekivanja roditelja, učitelja, prijatelja, liječnika. Treba ga stoga razumjeti i podržati, ohrabriti i potaknuti u nastojanju da uskladi realnost sa željama i htjenjima.
Izvor fotografija: Shutterstock i arhiva autora


